
“Lo schema del Decreto anziani predisposto dal Governo rappresenta indubbiamente un grande passo per rispondere ai bisogni di oltre 14 milioni di persone anziane che, insieme a familiari e caregiver, ogni giorno affrontano difficoltà, disagi e fenomeni di impoverimento economico. Situazioni aggravate dalle enormi diseguaglianze nell’erogazione dei servizi socio-sanitari, sia tra le Regioni, in particolare tra Nord e Sud, sia tra aree urbane e rurali”. È con queste parole che ha esordito Nino Cartabellotta, Presidente della Fondazione GIMBE, durante l’audizione in Senato della stessa Fondazione. Il Presidente Cartabellotta è intervenuto questa mattina, presso la 10a Commissione Affari sociali, sanità, lavoro pubblico e privato, previdenza sociale del Senato della Repubblica, durante la seduta dell’esame dell’atto del Governo n. 121, ‘Schema di decreto legislativo recante politiche in favore delle persone anziane’, cd. ‘Decreto anziani’. “L’analisi ha riguardato anzitutto il testo dei 42 articoli del Decreto anziani, la relazione illustrativa e la relazione tecnica fine di identificare la copertura finanziaria delle misure”, aggiunge Cartabellotta.
“Al fine di contestualizzare le misure previste nell’attuale contesto socio-sanitario – continua il Presidente – abbiamo quindi condotto alcune analisi su aspetti epidemiologici, spesa socio-sanitaria e diseguaglianze regionali sui servizi socio-sanitari previsti dal Decreto anziani”.
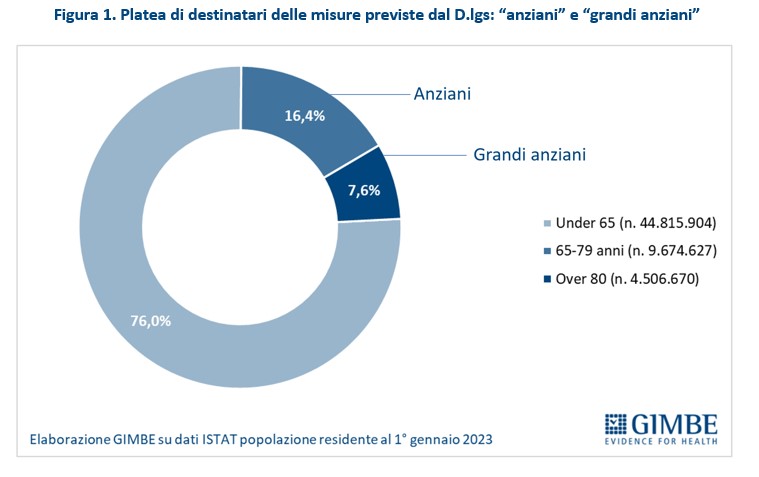
A beneficiare delle misure previste dal provvedimento sarà il 24% della popolazione residente al 1° gennaio 2023 (dati ISTAT), ovvero 14.181.297, di cui 9.674.627 nella fascia 65-69 anni (cd. anziani) e 4.506.670 di over 80 (cd. grandi anziani) (figura 1). «Un numero – commenta Cartabellotta – che secondo le proiezioni demografiche aumenterà nei prossimi anni, generando un progressivo incremento dei costi socio-sanitari». Infatti, secondo le proiezioni ISTAT al 2050 gli over 65 sfioreranno quota 18,8 milioni (pari al 34,5% della popolazione residente), circa 4,6 milioni in più rispetto al 2022.
“Sebbene formalmente inseriti nei Livelli Essenziali di Assistenza – spiega Cartabellotta – le prestazioni di assistenza socio-sanitaria, residenziale, semi-residenziale, domiciliare e territoriale sono finanziate solo in parte dalla spesa sanitaria pubblica. Un’esigua parte viene erogata dai Comuni (in denaro o in natura), mentre la maggior parte è sostenuta tramite provvidenze in denaro erogate dall’INPS». In dettaglio nel 2022, anno più recente per il quale sono disponibili tutti i dati, alla spesa socio-sanitaria è stato destinato un totale di € 44.873,6 milioni, «una cifra totale – ha precisato il Presidente – sulla cui precisione pesano vari fattori: differenti fonti informative con variabile livello di precisione e accuratezza, possibile sovrapposizione degli importi provenienti da fonti differenti”.
In dettaglio:
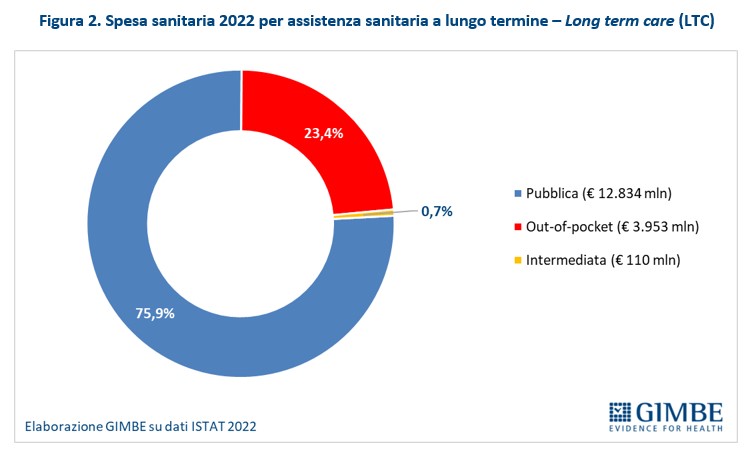
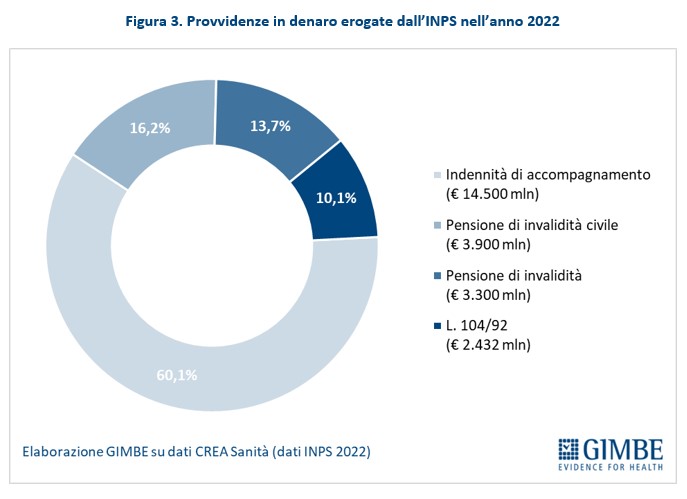
“Ai quasi € 45 miliardi di spesa socio-sanitaria – ha precisato Cartabellotta – si aggiungono i fondi per la non autosufficienza erogati dalle singole Regioni. Tuttavia su queste risorse non esiste alcuna ricognizione effettuata da enti pubblici o privati e le risorse non sono stanziate in maniera continuativa in quanto i fondi regionali non sono strutturali, fatta eccezione per quello della Regione Emilia-Romagna, che per il 2022 ammonta a € 457 milioni”.
“Il Nuovo Sistema di Garanzia – spiega Cartabellotta – che il Ministero della Salute usa per monitorare gli adempimenti delle Regioni ai Livelli Essenziali di Assistenza (LEA) dispone tre indicatori CORE sulle misure contenute nel D.lgs”.
Indicatori su cui le performance regionali documentano enormi diseguaglianze:
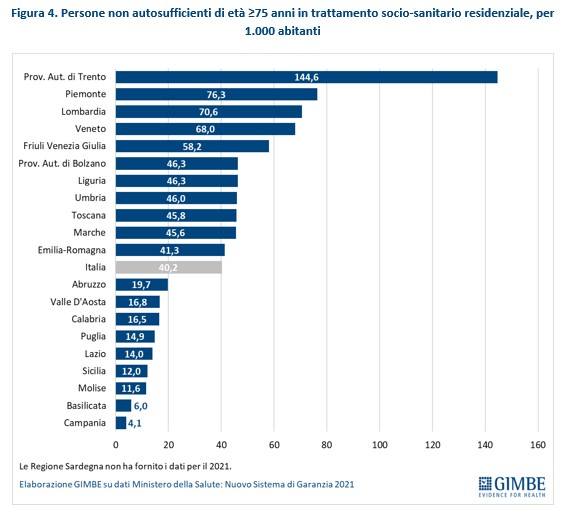
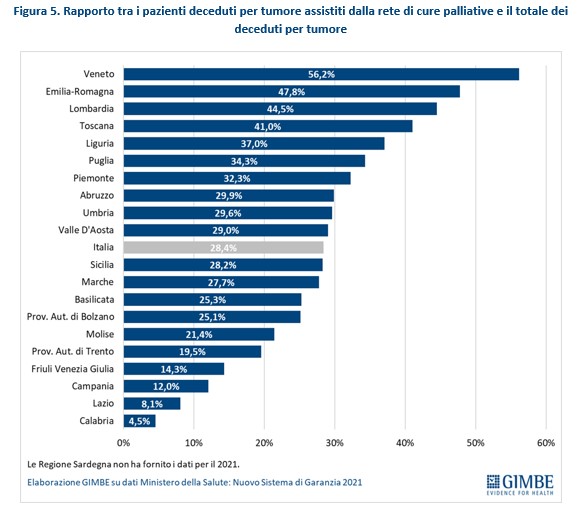
“Considerato che il Decreto anziani fa riferimento ai Livelli Essenziali di Assistenza (LEA) e ai Livelli Essenziali delle Prestazioni Sociali (LEPS) – aggiunge Presidente – diventa inderogabile la necessità di colmare inaccettabili divari tra Regioni, in particolare tra il Nord e il Sud del Paese, che saranno inevitabilmente acuiti dall’autonomia differenziata. Diseguaglianze che oggi ledono i diritti civili e la dignità delle persone più deboli e più fragili del Paese. L’assenza di finanziamenti dedicati ai vari interventi fanno, al momento, del Decreto anziani un’eccellente ricognizione di tutte le misure di cui possono beneficiare le persone anziane, ma la cui attuazione è fortemente condizionata, oltre che dall’emanazione di numerosi decreti attuativi, dalle risorse e dalle rilevanti diseguaglianze Regionali”
“La vera sfida che questo provvedimento lancia – conclude Cartabellotta – è se il Paese è pronto per istituire un Servizio Socio-Sanitario Nazionale, con relativo fabbisogno finanziario. Sia perché ormai non è più possibile per i pazienti cronici e gli anziani differenziare i bisogni sanitari da quelli sociali, sia perché tutte le erogazioni in denaro disposte dall’INPS non hanno vincolo di destinazione e non vengono sottoposte ad alcuna verifica oggettiva. È cioè impossibile stimare il reale ritorno di salute e di qualità di vita per le persone anziane”.
Iscriviti alla Newsletter di Sanità Informazione per rimanere sempre aggiornato